男性器の異常
・おちんちんの皮がむけない
・おちんちんが痛い
・おちんちんから膿が出る
・おちんちんが赤い
・おちんちんが腫れている
「包茎(ほうけい)」
【包茎とは】
包茎とは陰茎先端(いんけいせんたん)の亀頭部(きとうぶ)が包皮(ほうひ)で被われて亀頭が露出していない状態をいいます。包皮は外板(がいばん)と呼ばれる外から見える皮膚の部分と、内側に折り返している内板(ないばん)と呼ばれる部分からなります。
乳幼児期は内板と亀頭はくっついていて皮膚がはっておらず、折り返しの部分(包皮口、ほうひこう)が生理的に狭くなっています。
【包茎の原因】
生まれたばかりの男の子は全くむけない状態が正常で、いつむけるようになるかは子供によって様々です。4-5歳になると亀頭が見えるまでむけることも多いですが、最終的にはほとんどの男性では陰茎が成人のサイズになった段階で包皮と亀頭の癒着(ゆちゃく)が解除されて包皮をむいて亀頭を露出できるようになります。日本人の陰茎形態の変化につ いての調査結果では、亀頭がほぼ露出する割合は6ヶ月未満では5%未満ですが、3−4歳では約半数にちかづき、11-15歳で7割を超えます。
【診断・検査】
大部分の小児の包茎は正常な発達過程ですが、平均よりもむけにくい場合に受診される男児は多いです。それ以外の症状としては、包皮が赤く腫れる「亀頭包皮炎 きとうほうひえん」、尿がスムースにでず包皮がふくらむ「バルーニング」があります。また、包皮をむいた後にもどらなくなること を「かんとん包茎」といいますが、これは至急に受診が必要です。特別な検査はありませんが、「埋没陰茎 まいぼついんけい」といわれる特殊なタイプのものは区別する必要があります。
【治療】
包茎の手術は環状切除(かんじょうせつじょ)といって余った内板をリング状に切除して残った皮膚を縫い合わせます。ユダヤ人やイスラム教徒には幼児期に包茎を手術する習慣がありますが、日本人を含む他の民族には元々その習慣はなく、文化的、歴史的背景に大 きく影響されています。たとえば、包茎手術を受けている成人男性はイギリスで6%に対しアメリカでは75%です。また、ほとんどのアジア諸国では20%以下ですが、韓国は80%以上です(2007年のWHO)。日本人の文化的背景では小児期の包茎手術の治療基準は医学的な ものだけです。元にもどせないかんとん包茎、包皮が硬くなり成長してもむけない場合がこれにあたります。
バルーニングは手術またはステロイド軟膏治療のいずれかを選択可能です。また成人後の真性包茎(しんせいほうけい)は日本でも文化的な理由で手術が行われます。亀頭包皮炎は陰茎の発達過程である2-5歳ころに発生しますが、必ずしも包茎の治療が必要な理由にはなり ません。尿路感染症(にょうろかんせんしょう)のお子様に対する包茎手術は米国ではすすめられていますが、日本では以上のような背景より議論の分かれるところです。埋没陰茎は通常の環状切除をしてはならず、小児泌尿器科専門医に相談していただくことが望ましい疾患です。
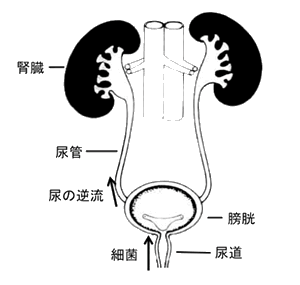
タマの片方が腫れた
「急性陰嚢症」
陰嚢(いんのう)内が痛む病気には、精巣捻転(せいそうねんてん)、精巣上体炎(せいそうじょうたいえん)(別称:副睾丸炎(ふくこうがんえん))、精巣垂(せいそうすい)や精巣上体垂(せいそうじょうたいすい)などの捻転、および精巣炎などがあります。これらはいずれも比較的急速に発症するために急性陰嚢症と呼ばれます。また、そけいヘルニア(脱腸)を陰嚢の症状とあやまる場合もときにあります。
精巣捻転は、精巣がそれにつながる精索(せいさく)を軸としてねじれて血管が締め付けられるため、精巣が壊死する病気です。思春期前後の青少年に多く、寝ているときに発症することが多いのが特徴です。激しい陰嚢部痛で始まり、次第に陰嚢内容が腫れてきます。吐き気や嘔吐(おうと)を伴うこともあり、症状が正確に伝えられない年少児では、「おなかが痛い」という訴えのために見落とされることがあります。6〜12時間以内に血液の流れを回復しないと精巣は壊死(えし)しますので、発症早期の診断治療が重要で医師や患者がこの疾患を念頭におくことが重要です。
診断はドップラー超音波検査という方法で精巣への血流の流れが低下していることを確認することです。下にのべる精巣上体炎や精巣垂あるいは精巣上体垂捻転などとの鑑別が必要ですが、診断が確実でない場合は緊急手術がすすめられます。
治療は、ねじれた精索を戻して血液の流れを回復させて精巣を陰嚢内に固定することで、緊急手術として行われます。時間が経過して精巣がすでに壊死に陥っている場合は、精巣を摘出します。残った健康な側の精巣も今後ねじれないように同時に固定する場合も多いです。
精巣上体炎(副睾丸炎)は、精巣の横にある精巣上体(副睾丸)に炎症がおこって腫れることです。「精巣が腫れている」という訴えの方も多いですが、精巣の横に硬いシコリが触れます。ドップラー超音波検査で、正常な精巣と血液の流れが増加している腫大した精巣上体が認められます。
成人では、尿道や前立腺の細菌感染が精管を伝わって、精巣上体まで及んだ時に発症します。痛みと発熱を伴い急激に発症することが多いのが特徴です。また、症状に乏しく精巣上体に痛みのないシコリを触れるときには、結核性のものもあります。治療は、抗菌薬の投与を感染が完全に治るまで行います。また、陰嚢内の痛みのないシコリは精巣の癌のことがありますので、放置せず泌尿器科に受診することが必要です。
小児でも精巣上体炎になることがあり、上に述べた精巣捻転との区別が非常に重要ですが、やはりドップラー超音波検査が役にたちます。小児の場合は成人のように尿の感染がみとめられない原因不明のものが多いですが、アレルギー性紫斑病(しはんびょう)という内科疾患や、先天性疾患が原因になっている場合もあります。
精巣垂捻転、精巣上体垂捻転は、精巣や精巣上体にある2、3mmの突起がねじれて痛みの原因となります。これらは精巣捻転とは違って手術の必要はありませんので、精巣捻転と見分けることはとても重要です。ドップラー超音波検査では、精巣や精巣上体のかたちと血液のめぐりは正常で、精巣や精巣上体に接して小さな突起物が描出される場合があります。
精巣炎は、流行性耳下腺炎(りゅうこうせいじかせんえん:いわゆる“おたふく風邪”)に伴って起こるものが代表的です。思春期以降の流行性耳下腺炎の約20%に合併し、耳下腺炎発症の3〜5日目に痛みを伴って精巣が腫れてきます。精子形成障害を起こすことがあります。
【注釈】
精巣上体:精巣の横につながっている構造物で、精巣でつくられた精子が精管に運ばれる途中に通過するところ
精索:精巣とお腹の中をつなぐ細長い構造物で、精子を運ぶ精管と血管を含む
精巣垂、精巣上体垂:精巣や精巣上体に付着している2、3mmの突起
壊死:体のなかで組織に血液が通わなくなり死ぬこと
ドップラー超音波検査:超音波検査は体の中を超音波を使用して画像にする方法で、ドップラーさらに血液の流れを見えるようにしたもの抗菌薬:細菌を殺す薬のことで、いわゆる抗生剤のこと
タマが陰嚢内に触れない
「停留精巣と遊走(移動)精巣」
【精巣】
以前は「睾丸(こうがん)」とよばれていましたが、今日では精巣と呼ぶのが一般的です。
精子を作るはたらき(造精機能)と、男性ホルモンを作るはたらきがあります。片側停留精巣ではほとんどの場合おりていない側の造精機能が障害されています。
【停留精巣とはどんな病気でしょうか?】
停留精巣は出生時に発見される男性性器の異常の中で最も頻度の高いものです。精巣はお子さんが、お母さんの子宮の中にいる段階では腎臓のそば(腹腔内)に位置しています。
胎児が成長すると共に、精巣はからだの中を下降して、陰嚢内に降りて来ます。精巣の下降が途中で止まってしまい、精巣が陰嚢内に降りていないものを停留精巣といいます。
【精巣が降りて来ない理由】
停留精巣では精子をつくる機能に障害があります。ただし片側が停留精巣であっても降りている側の精子形成はたいがい正常で、成人後ほとんど男性不妊症になりません。
陰嚢のしわはラジエーターのように低温環境を作っていますので、精巣が陰嚢内に位置していないと精子形成がしにくくなります。そのため精巣のおかれる環境を改善することにで造精機能障害を改善することを目的として治療をします。
【停留精巣の頻度】
年齢
頻度
未熟児 10%
通常の新生児 3%
6ヶ月児 0.8%
思春期 0.8%
出生時に発見された停留精巣の多くは6ヶ月までに自然に下降し、それ以降変化がありません。
6ヶ月時でも陰嚢内にない停留精巣はその時点で治療です。
【停留精巣を手術する理由】
1)患側での精子形成能の低下
手術で精巣を降ろすことで造精能が高まるという客観的証拠は実は得られていません。
ただ、2 歳以降に手術した症例ではあまり改善がなので、手術年齢は以前と比べて低年齢化してきています。
2)精巣腫瘍の合併
停留精巣には普通の精巣と比較して、約2-4 倍高い頻度で精巣癌が発生すると言われています。ただし、日本人では精巣癌そのものが約1 万人に一人程度と非常にまれですので、 精巣癌になる頻度は2500-5000 人に一人くらいで、驚くほど高いものではありません。
思春期前に停留精巣の手術をしておくことによって精巣癌の発症率は半分程度に低下します。また精巣が陰嚢内にあるので、早期発見が容易になります。精巣癌の治療成績は他の癌と比較すると進行癌であってもかなりよいですが、10-50 台の青壮年期に発症しますので早期発見して最小限の治療にとどめるにこしたことはありません。
精巣の萎縮が著しかったり腹腔内にある場合は、精巣を摘除することも一つの選択肢です。発育障害のつよい精巣は機能的に期待できず、発がんの可能性が高いからです。
3)心理的、外見的な理由 片側の場合に精巣を降ろす事に劇的なメリットはなくとも、健常な男の子の御両親の多くは手術を選択されます。これはコンプレックスのもとになる可能性が危惧されるからです。その意味で、物心がつく前に手術を済ませておく事は良いことですが、成人して両親から独立する時には幼時に停留精巣の手術をしたことを本人に伝えるべきです。
【遊走精巣(移動精巣)とは?】
遊走精巣はお風呂に入っていたり、指先でつまみ出すとは、陰嚢底まで降りることができるが、時によってはかなり上の方まで持ち上がっていることのある状態です。きちんとした診察が出来ていないとしばしば停留精巣と混同されます。思春期を迎えて、精巣が発育すると自然に陰嚢内に落ち着いてきますので、原則的には手術不要です。
ただし、最近になって遊走精巣の一部に、成長とともに逆に降りてこなくなるもの(上行精巣ascending testis)が存在することが指摘されており、注意が必要です。
【非触知精巣の場合】
三通りの場合が考えられます。
1)精巣がなくなってしまった(萎縮精巣)
新生児期に精巣が萎縮してしまったと考えられます
2)精巣がおなかの中にとどまっている場合(腹腔内精巣)
3) 精巣が最初からない(精巣無形成)